Wetenschappelijke kennis over de gezondheidseffecten van ioniserende straling, inclusief de effecten op het ongeboren kind, is afkomstig uit verschillende bronnen. De epidemiologische opvolging van populaties die werden blootgesteld aan ioniserende straling geeft informatie over de gevolgen van straling bij de mens. Het onderzoek op de ongeveer 86 500 overlevenden van de atoombomaanvallen op Hiroshima en Nagasaki in 1945, aan het einde van de Tweede Wereldoorlog, is de meest grootschalige epidemiologische studie bij de mens en vormt een belangrijke bron van informatie. Ook de opvolging van de reddingswerkers en hulpverleners na blootstelling bij een ongeval (zoals de kernramp in Tsjernobyl) of bestraalde patiënten leveren pertinente resultaten op. Daarnaast vormen ook dierproeven en proeven op cel- en weefselculturen in laboratoria een belangrijke bron van relevante informatie (zie figuur 1, (1)).
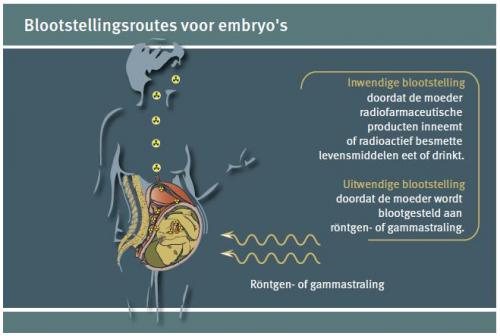
Het ongeboren kind kan blootgesteld worden aan ioniserende bestraling door bestraling of interne besmetting (zie figuur 2). De foetus geniet een bijkomende bescherming door de baarmoeder en krijgt meestal een lagere blootstelling dan de moeder. Wanneer de moeder een inwendige besmetting oploopt, kunnen veel radioactieve stoffen doorheen de placentaire barrière migreren naar het ongeboren kind. Embryo’s en foetussen zijn echter bijzonder stralingsgevoelig (1). Door de veelvuldige celdelingen en complexe ontwikkelingsmechanismen, kan een prenatale blootstelling aan ioniserende straling gezondheidseffecten veroorzaken zoals miskramen, aangeboren afwijkingen, een aantasting van de hersenfuncties en de inductie van kanker. Het risico is afhankelijk van verschillende factoren: het type onderzoek of behandeling, de stralingsdosis en de fase van de zwangerschap. Om het risico voor het kind te kunnen beoordelen, is het dus belangrijk om te weten op welk ogenblik van de zwangerschap de blootstelling plaatsvindt en welke dosis het ongeboren kind daarbij oploopt.
De gezondheidseffecten van een blootstelling aan ioniserende straling, ook deze ten gevolge van een prenatale blootstellingen, kunnen in 2 groepen worden ingedeeld. Weefseleffecten of deterministische effecten zijn het gevolg van geïnduceerde celdood van een kritische hoeveelheid cellen. Vooraleer deze effecten kunnen voorkomen, moet de dosis een bepaalde drempel overschrijden. Eens de drempeldosis wordt overschreden, zal het effect zich bij de overgrote meerderheid van individuen uit de blootgestelde populatie beginnen te manifesteren. Onder deze dosisdrempel kan het effect niet voorkomen (tenzij bij de zeer zeldzame personen met een specifieke genetische predispositie) en hoe hoger de dosis boven de drempeldosis uitstijgt, hoe ernstiger het effect.
Stochastische effecten zijn het gevolg van genetische veranderingen (door de afwezigheid van herstel of het foutieve herstel van geïnduceerde DNA schade) binnen 1 of meerdere cellen. Voor deze laatste gezondheidseffecten bestaat er geen duidelijke drempeldosis waaronder de kans van voorkomen nul is en de waarschijnlijkheid van voorkomen stijgt met toenemende dosis. Vanaf het ogenblik dat een dosis wordt opgelopen, bestaat er dus een zeker risico op nadelige gezondheidseffecten. De waarschijnlijkheid dat dit risico zich realiseert is minimaal bij bloostelling aan zeer lage dosissen, maar stijgt naarmate de dosis toeneemt.
Figuur 1, bron (1)
Figuur 2, bron (1)
1. Fase van de zwangerschap
Eerste dagen na de bevruchting : de pre-implantatie periode
Bij een beginnende zwangerschap (van conceptie tot ongeveer 2 weken) wordt vooral het risico op een abortus verhoogd wanneer het embryo wordt blootgesteld aan een dosis die een bepaalde waarde overschrijdt. In dit stadium zijn de meeste cellen van het embryo nog pluripotent en hebben ze zich nog niet gespecialiseerd tot een bepaalde embryonale weg. Een beschadigde cel kan dus eenvoudig vervangen worden en de normale ontwikkeling kan zonder problemen voortgezet worden. Worden er echter te veel cellen beschadigd of gedood, kan het embryo niet overleven met een vroege abortus tot gevolg. Deze periode staat daarom gekend als de ‘alles-of-niets’ periode. Experimenten in knaagdieren hebben getoond dat dosissen van minder dan 100 mGy reeds lethaal kunnen zijn tijdens stralingsgevoelige periodes van de embryonale ontwikkeling (zoals het zygote stadium) (2).
Naast deze ‘alles-of-niets respons’, kunnen sommige blootstellingen in deze periode ook een nadelige impact hebben op de verdere ontwikkeling van het embryo. Wanneer er een genetische predispositie bestaat, werd de inductie van malformaties vastgesteld na bestraling tijdens de pre-implantatieperiode. Bij een bestraling tijdens het ééncellig stadium (de zygote), werd hiervoor geen drempeldosis geïdentificeerd. Blootstellingen tijdens het 32- tot 64-cellig stadium vertonen wel een drempeldosis voor de ontwikkeling van misvormingen (2).
Er is dus reeds vanaf de eerste dag na de bevruchting van de eicel voorzichtigheid geboden. Daarbij dient gezegd dat bij eenmalige routineonderzoeken in de medische beeldvorming, de dosissen normaal onder de dosisdrempels voor weefseleffecten blijven.
Van de derde tot de achtste week : de organogenese
Gedurende deze periode van de zwangerschap begint de ontwikkeling van de organen. Het grootste risico van blootstelling tijdens deze fase is het ontstaan van misvormingen. Dierproeven hebben aangetoond dat organen (zoals ogen, centrale zenuwstelsel en skelet) bijzonder vatbaar zijn voor misvormingen wanneer deze in de ontwikkelingsfase worden bestraald (1). Deze misvormingen kunnen leiden tot een miskraam of kunnen zich manifesteren bij de geboorte.
Eventuele inductie van afwijkingen zal afhangen van de ontvangen dosis en de periode van de embryonale of foetale ontwikkeling. Traditioneel wordt aangenomen dat misvormingen enkel optreden na een embryonale dosis groter dan 100 mGy. Daaraan moet men recent echter enige nuances toevoegen, aangezien dierenproeven tonen dat er periodes van verhoogde sensitiviteit zijn gedurende de ontwikkeling, zoals dag 7-8 postconceptie bij muizen (en 1 dag later bij ratten), wat overeenstemt met dag 16 tot 18 na de bevruchting bij de mens. Voor wat betreft misvormingen, tonen dierenproeven een dosis-effect relatie waarbij de drempeldosis varieert tussen de 50 mGy en de 250 mGy (2). Ook inductie van miskramen na een acute blootstelling vertoont een maximum op dag 7 na de conceptie bij muizen (dag 8 bij ratten), wat overeenstemt met dag 16 na de bevruchting bij de mens. Experimenten op voldoende aantal dieren tonen aan dat dosissen tussen 50 en 500 mGy het intra-uteriene overleven kunnen beïnvloeden (2).
Vanaf de derde maand : de foetale periode
Vanaf de derde maand van de zwangerschap vormt blootstelling aan ioniserende straling vooral een risico voor de ontwikkeling van het centrale zenuwstelsel. De periode tussen de 8e en de 15e week (derde en vierde maand) is vooral kritiek. In die periode zullen de zenuwcellen zich vermenigvuldigen en hun plaats in het brein innemen. Aantasting van het zich ontwikkelende centrale zenuwstelsel kan resulteren in een mentale achterstand indien de dosis hoog oploopt.
Voor wat betreft mentale beperkingen bij mensen, zijn de beste inschattingen voor de drempeldosis bij een blootstelling van week 8 tot 16 na de bevruchting gelijk aan 600 mGy en bij een blootstelling van week 16 tot 25 na de bevruchting gelijk aan 900 mGy (voor beide inschattingen, is de onderste betrouwbaarheidslimiet gelijk aan 300 mGy). Zo werd in een populatie van ongeveer 1 600 kinderen van overlevenden van de atoombommen die vóór de geboorte aan een dosis van 1 Gy waren blootgesteld, een zware verstandelijke handicap vastgesteld bij 30 kinderen (1).
Blootstellingen gedurende deze periode kunnen bovendien een daling van de IQ-score veroorzaken. In de studie van de atoombom overlevenden, voldoen de resultaten voor bestralingen in de weken 8 tot 15 na conceptie aan een lineaire dosisrespons curve, terwijl een lineair-kwadratisch model beter passend is voor blootstellingen gedurende de weken 16 tot 25. Voor het eerste, lineaire model wordt een daling van 25 IQ punten (95%CI = 18-33) per Gy bloostelling gezien voor een blootstelling tijdens week 8 tot 15. Voor een blootstelling tijdens de weken 16 tot 25, werd een daling van 21 IQ punten (95%CI = 13-30) per Gy geconstateerd.
Gedurende de hele zwangerschap
Ten slotte kan een blootstelling aan ioniserende straling op om het even welk moment van de zwangerschap ertoe leiden dat het kind een verhoogd risico op het ontwikkelen van kanker heeft, en dit zowel tijdens de kindertijd als op latere leeftijd. Hoe groter de stralingsdosis waaraan het ongeboren kind wordt blootgesteld, hoe groter dit risico.
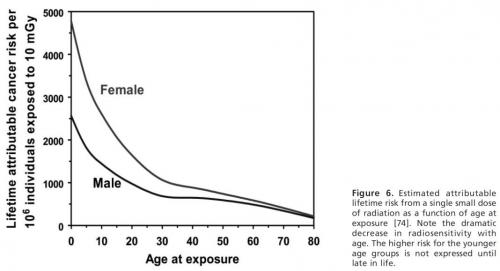
De verhoging van het risico op kanker bestaat eveneens na de blootstelling van een volwassene. Het verdient echter bijzondere aandacht bij embryo's, foetussen en jonge kinderen, vanwege het hoge aantal celdelingen die plaatsvinden en die een grotere stralingsgevoeligheid als gevolg hebben. Algemeen wordt aangenomen dat de gevoeligheid voor inductie van kanker tijdens het intra-uteriene leven even groot is als bij de pasgeborene, hetgeen een stuk hoger ligt dan bij de gemiddelde standaardpersoon. (zie figuur 3).
Figuur 3, bron (8)
2. Stralingsdosis
Hoewel nog lang niet alles gekend is omtrent gezondheidseffecten van prenatale blootstellingen, stelt men vast dat veel van de schadelijke effecten pas optreden boven een bepaalde dosis. Sommige effecten, kunnen echter reeds optreden bij een blootstelling aan zeer lage hoeveelheid ioniserende straling, maar hierbij zal de verhoging qua waarschijnlijkheid eveneens gering zijn (bv de verhoging van het risico op de ontwikkeling van kanker).
Het overgrote deel van de diagnostische procedures voor medische beeldvorming geven een dosis die geen risicoverhoging boven de natuurlijke achtergrond betekent voor prenatale sterfte, misvormingen of een ernstige mentale achterstand (3).
Vaak wordt een dosis van 100 mGy voorgesteld als een drempel waaronder geen effecten worden geïnduceerd. Het klopt inderdaad dat blootstellingen lager dan 100 mGy op basis van de stralingsrisico’s, het beëindigen van een zwangerschap niet verantwoorden (3). Maar 100 mGy is geen absolute grens, wetenschappelijke data tonen een meer genuanceerde werkelijkheid die inderdaad bevestigt dat, hoewel de inductie van eventuele gezondheidseffecten bij lage dosissen veelal beperkt zijn qua omvang en/of een lage waarschijnlijkheid hebben, zijn ze niet onbestaande. Alles wel beschouwd, wordt aangenomen dat er hoogstens twee op elke duizend levend geboren baby’s die in de baarmoeder aan een dosis van 10 mGy werden blootgesteld, schadelijke gevolgen zullen ondervinden. Om dit on perspectief te plaatsen, moet men weten dat zich bij 60 op elke duizend levend geboren baby’s op natuurlijke wijze (dwz zonder aantoonbare specifieke oorzaak) gelijkaardige fenomenen voordoen (1).
Vooral voor overwegingen qua justificatie van blootstellingen tijdens een zwangerschap is het belangrijk om ook deze nuances in rekening te brengen.
Daarenboven betekent een dosis boven de 100 mGy niet dat er automatisch moet gekozen worden voor een abortus. Bij een beslissing van dergelijke omvang, zullen een veelheid van factoren in rekening worden gebracht, waaronder uiteraard ook de radiologische risico’s (periode van de bloostelling en de dosis opgelopen door het ongeboren), maar deze afweging zal ook andere omstandigheden meenemen zoals de persoonlijke overtuigingen, situatie en draagkracht van de patiënte. Het is uiteraard belangrijk om de patiënte (en, mits haar akkoord, ook haar omgeving) op een correcte manier te informeren, te begeleiden en te ondersteunen in dit proces.
